O diabetes é uma condição crônica que afeta milhões de pessoas em todo o mundo. Apesar de não ter cura, é totalmente possível levar uma vida saudável e equilibrada com o diagnóstico, desde que o tratamento seja levado a sério. O controle eficaz do diabetes não depende apenas de medicamentos, mas de uma abordagem integrada que envolve alimentação, atividade física, monitoramento da glicemia e cuidados diários com o corpo e a mente.
Se você ou alguém próximo recebeu o diagnóstico, ou mesmo já convive com a doença há anos, vale sempre revisar e reforçar os principais pilares do tratamento. Abaixo, separamos dicas atualizadas, práticas e realistas para ajudar nesse processo.
1. Entenda o tipo de Diabetes
Antes de qualquer mudança, é essencial saber qual tipo de diabetes você tem, pois isso influencia diretamente no tratamento.
-
Diabetes Tipo 1: doença autoimune em que o pâncreas para de produzir insulina. O tratamento exige o uso diário de insulina.
-
Diabetes Tipo 2: geralmente associado a fatores genéticos e de estilo de vida. Pode ser tratado com mudanças alimentares, exercícios, medicamentos orais e, em alguns casos, insulina.
-
Diabetes Gestacional: ocorre durante a gravidez e precisa de acompanhamento constante para proteger mãe e bebê.
Cada tipo exige cuidados específicos, por isso, converse sempre com seu endocrinologista.
2. Controle alimentar
A alimentação é um dos fatores mais importantes no controle do diabetes. Isso não significa cortar tudo o que você gosta, mas sim aprender a equilibrar os alimentos.
Dicas práticas:
-
Evite carboidratos simples: pães brancos, bolos, refrigerantes e doces elevam rapidamente a glicemia.
-
Prefira alimentos integrais: arroz integral, aveia, grãos e legumes ajudam no controle da glicose.
-
Inclua fibras em todas as refeições: elas retardam a absorção do açúcar no sangue.
-
Reduza o consumo de ultraprocessados: leia rótulos, fuja de aditivos e açúcares escondidos.
-
Fracionamento das refeições: comer a cada 3 ou 4 horas ajuda a manter a glicemia estável.
-
Hidrate-se: a água ajuda na circulação e no controle dos níveis de açúcar.
O ideal é contar com um nutricionista para montar um plano alimentar personalizado.
3. Exercício físico: Uma “Insulina Natural”
A prática regular de atividades físicas melhora a sensibilidade à insulina e ajuda a reduzir os níveis de glicose no sangue. Além disso, combate o sedentarismo, que é um fator de risco para várias complicações.
Sugestões de exercícios:
-
Caminhadas diárias de 30 a 60 minutos
-
Musculação leve a moderada
-
Natação, dança ou bicicleta
-
Exercícios de alongamento e equilíbrio
Atenção: sempre consulte um médico antes de iniciar qualquer atividade, especialmente se você tiver complicações como neuropatia ou problemas cardíacos.
4. Medicamentos: use corretamente
Seja insulina ou medicamentos orais, seguir a prescrição médica é fundamental. Nunca altere as doses por conta própria e, em caso de efeitos colaterais, procure seu médico.
Alguns cuidados importantes:
-
Mantenha a insulina refrigerada (se for o seu caso).
-
Respeite os horários e doses dos comprimidos.
-
Informe seu médico se estiver tomando outros remédios (para pressão, colesterol, etc.).
-
Não interrompa o tratamento sem orientação.

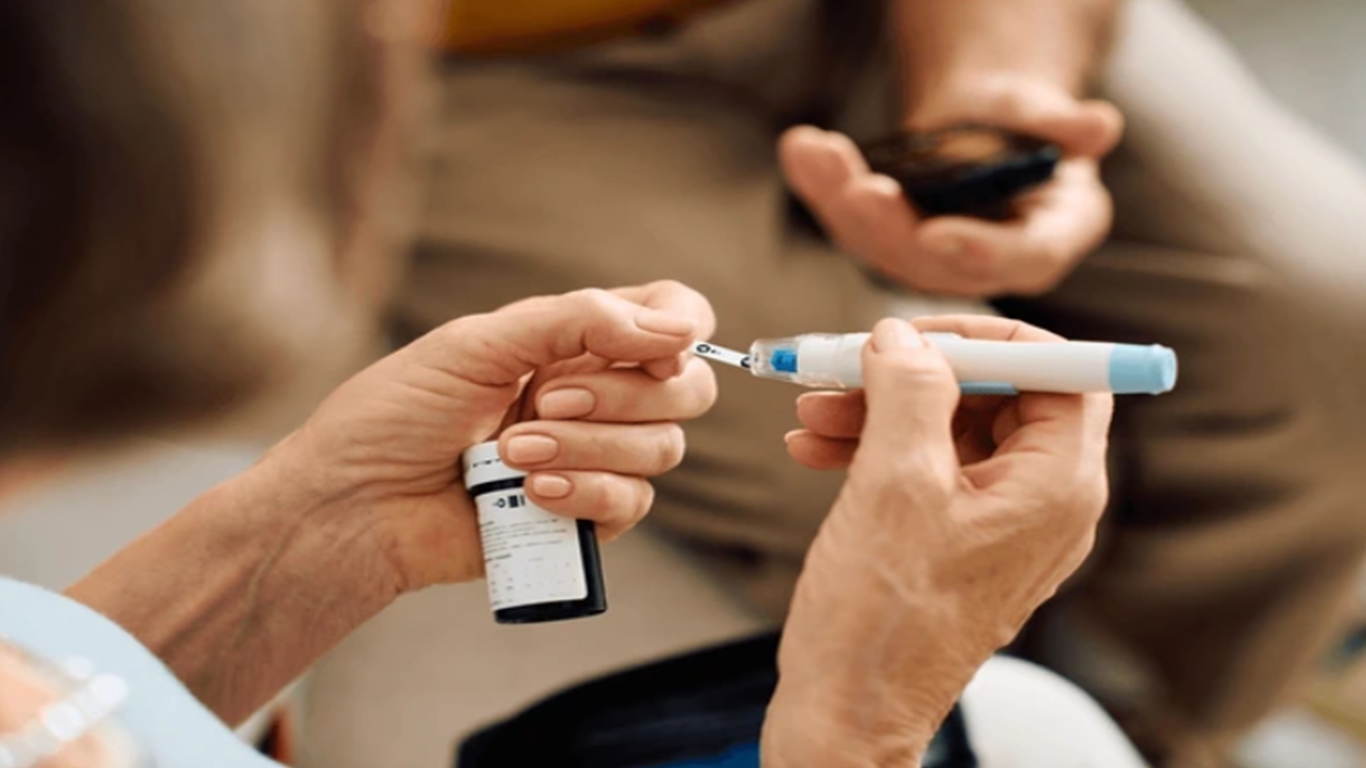
5. Monitoramento da Glicemia
Medir a glicemia regularmente ajuda a entender como seu corpo reage aos alimentos, exercícios e medicamentos. Isso permite ajustes mais precisos no tratamento.
Dicas:
-
Use o glicosímetro conforme orientação médica.
-
Anote os resultados ou use apps para diabetes.
-
Preste atenção em sintomas de hipo (glicemia baixa) e hiperglicemia (alta).
-
Leve sempre um lanche com carboidratos rápidos, como suco ou balas, para emergências.
6. Cuidados com os pés e com a pele
Pessoas com diabetes têm maior risco de infecções e problemas circulatórios, especialmente nos pés. Por isso, a prevenção é essencial.
Cuidados básicos:
-
Examine seus pés todos os dias.
-
Hidrate a pele, mas evite entre os dedos.
-
Nunca ande descalço, mesmo dentro de casa.
-
Corte as unhas com cuidado.
-
Use calçados confortáveis e fechados.
-
Procure um podólogo especializado, se necessário.
7. Saúde mental também conta
O estresse e a ansiedade podem aumentar os níveis de glicose. Além disso, o diagnóstico de diabetes pode trazer sentimentos de frustração, medo ou culpa.
Dicas para cuidar da mente:
-
Busque apoio psicológico, se sentir necessidade.
-
Participe de grupos de apoio.
-
Meditação e técnicas de respiração podem ajudar no controle emocional.
-
Tenha hobbies e momentos de lazer.
Lembre-se: aceitar o diagnóstico é um passo importante para lidar melhor com ele.
8. Faça check-ups regulares
O acompanhamento médico não pode ser deixado de lado. Consultas regulares com endocrinologista, oftalmologista, cardiologista e nutricionista são fundamentais para detectar precocemente possíveis complicações.
Exames que devem ser feitos com frequência:
-
Hemoglobina glicada (A1C)
-
Exame de fundo de olho
-
Avaliação renal (creatinina, microalbuminúria)
-
Perfil lipídico (colesterol, triglicérides)
-
Eletrocardiograma, se indicado
Consistência é a Chave
Viver com diabetes exige disciplina, mas não precisa ser um fardo. Com informação, apoio e um plano de cuidados consistente, é totalmente possível ter qualidade de vida. Pequenas mudanças diárias fazem uma grande diferença a longo prazo.
Não se trata de ser “perfeito” o tempo todo, mas sim de fazer o melhor possível na maior parte dos dias. Cuide do seu corpo, respeite seus limites e celebre cada conquista no caminho do autocuidado.